Surtos, epidemias e pandemias surgem quando um agente causador de uma doença infecciosa começa a circular dentro de uma população suscetível. A diminuição no aparecimento de novos casos acontece quando pessoas recém-infectadas passam a transmitir a infecção para menos uma pessoa suscetível dentro da população. Para essa quantidade de pessoas suscetíveis diminuir, é preciso que boa parte da população esteja imune ao patógeno causador dessa doença.
Apesar de haver vários fatores que contribuem para que uma doença infecciosa pare de ser transmitida, o caso citado acima é conhecido na área de imunologia como “imunidade coletiva”, ou “imunidade de rebanho”. A imunidade coletiva ocorre quando uma grande parte da comunidade se torna imune a uma doença, tornando improvável a transmissão de pessoa para pessoa. Como resultado, toda a comunidade fica protegida – mesmo aqueles que não foram infectados. Para que uma doença infecciosa se espalhe, é preciso que uma porcentagem da população seja infectada. Se a proporção de pessoas imunes à doença for suficientemente alta, a propagação da doença diminuirá. Isso é conhecido como limite de imunidade do rebanho.
O exemplo da infecção pelo sarampo ilustra como a imunidade coletiva funciona, pois é um vírus com alta capacidade de infecção, ou seja, cada pessoa infectada consegue transmitir o vírus para até 18 pessoas. Quando a quantidade de casos diminui, é possível inferir que a população está gradativamente ficando imune, seja pela vacinação, seja pela infecção natural. Na epidemiologia, um parâmetro muito importante é o R0, a taxa que mede a capacidade de transmissão de uma pessoa infectada. O SARS-CoV-2 possui um R0 de 2,5, ou seja, cada pessoa infectada consegue transmitir o vírus para no mínimo 2 e no máximo 3 pessoas. Essa taxa determina a proporção limite da imunidade coletiva da população, uma vez que, quanto maior a capacidade de infecção do vírus, maior a quantidade de pessoas imunes que a população precisa ter para impedir a circulação desse vírus.
Que porcentagem de uma população precisa ser imune para haver imunidade coletiva?
A resposta para essa questão varia de doença para doença. Por exemplo, se 80% da população é imune a um vírus, quatro em cada cinco pessoas que encontrarem alguém com a doença não ficarão doentes (e não espalharão a doença mais). Dessa forma, a propagação de doenças infecciosas é mantida sob controle. Dependendo de quão contagiosa é uma infecção, geralmente 70% a 90% da população precisa de imunidade para que seja obtida imunidade coletiva. Para o sarampo, este limite é perto de 95%, o que significa que 95 em cada 100 pessoas precisam estar imunes ao sarampo, para que as 5 que não possuem imunidade ao vírus estejam protegidas. Já para o SARS-CoV-2, a proporção limite foi proposta como sendo entre 60 e 80%.
Quanto mais contagiosa for uma doença, maior será a proporção da população que precisa ser imune para impedir sua propagação. Esse efeito pode ser visto em simulações, como a do grupo de pesquisadores da Sociedade de Medicina da Filadélfia, que permite visualizar cenários onde uma população desenvolve a imunidade coletiva a uma doença infecciosa com sucesso (acesse as simulações aqui).
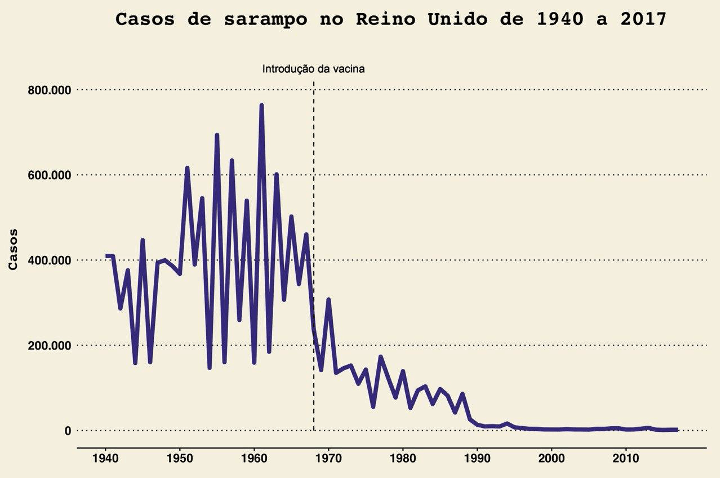
Na figura abaixo, que apresenta os casos de sarampo divulgados pela Agência de Proteção à do Reino Unido (Health Protection Agency ) desde 1940, é possível ver que, apesar de baixos, os números de casos aumentam e diminuem periodicamente, mostrando que o vírus continua circulando em populações. É o que acontece, por exemplo, na população brasileira. Os aumentos periódicos podem ter duas explicações. Primeiro, a população de suscetíveis está aumentando, ou seja, a proporção limite para que a imunidade coletiva aconteça é muito baixa, expondo a população que ainda não tem imunidade contra o vírus. Por outro lado, a cobertura vacinal passou a ter um papel importante a partir de 1968, quando a vacina foi licenciada, resultando numa diminuição grande nos casos. Contudo, ainda há uma persistência, que pode ser explicada com o aumento da população em geral e o tempo até as crianças serem vacinadas. Hoje, no Brasil, a recomendação do calendário de imunizações é a aplicação da primeira dose entre 0 e 3 meses de idade.
Podemos prever quando conseguiremos a imunidade coletiva para a COVID-19?
Existem dois caminhos para a imunidade coletiva para a COVID-19: pela imunização com as vacinas, ou pela infecção natural da população, e o consequente desenvolvimento de imunidade pelo próprio indivíduo.
A vacina para o vírus que causa a COVID-19 seria o caminho ideal para obter imunidade coletiva. As vacinas induzem o desenvolvimento de imunidade de modo seguro para a população, ainda que a estratégia de buscar a imunidade coletiva por meio da vacinação às vezes apresente desvantagens. Por exemplo, a proteção de algumas vacinas pode diminuir com o tempo, exigindo revacinação. Além disso, às vezes as pessoas não tomam todas as vacinas que estão disponíveis e recomendadas pelo calendário oficial.
Se a proporção de pessoas vacinadas em uma comunidade cair abaixo da proporção limite de imunidade coletiva, a exposição ao patógeno pode resultar na disseminação rápida da doença. O sarampo ressurgiu recentemente em várias partes do mundo, devido a taxas de vacinação relativamente baixas, incluindo os Estados Unidos e o Brasil. A oposição às vacinas pode representar um verdadeiro desafio para a imunidade coletiva, tão custosamente construída, com campanhas de vacinação anteriores.
A imunidade coletiva também pode ser alcançada quando há um número suficiente de pessoas recuperadas e imunes contra infecções futuras. Por exemplo, aqueles que sobreviveram à pandemia de Influenza (gripe espanhola) de 1918 se tornaram imunes à infecção com a gripe H1N1, um subtipo do vírus Influenza A.
No entanto, existem alguns problemas importantes em depender da infecção da comunidade para criar imunidade coletiva ao vírus que causa COVID-19. Primeiro, ainda não está claro se a infecção pelo vírus COVID-19 torna uma pessoa imune a infecções futuras. Até agora o que sabemos é que há uma resposta imune composta por linfócitos T CD4+, CD8+, células NK e anticorpos, mas ainda precisamos de mais tempo para entender melhor se a imunidade natural e a imunidade induzida pela vacina são suficientes para proteger a população.
Mesmo que a infecção com o vírus COVID-19 crie imunidade duradoura, um grande número de pessoas teria que ser infectado para atingir o limite de imunidade de rebanho. Especialistas estimam que, nos EUA, 70% da população – mais de 200 milhões de pessoas – teriam que se recuperar do COVID-19 para conter a epidemia. Se muitas pessoas ficarem doentes com COVID-19 ao mesmo tempo, o sistema de saúde pode ficar sobrecarregado rapidamente resultando em milhões de mortes.
Apesar de ser a melhor saída, sabemos que há uma movimentação de algumas partes da população em recusar a imunização pelas vacinas. Em 1998, um pesquisador afirmou que a vacina contra o sarampo aumenta a incidência de autismo em crianças. Os pais expressaram suas preocupações e a mídia divulgou amplamente esta declaração. Após muitos estudos, a Organização Mundial da Saúde concluiu que não existia nenhuma evidência de uma associação causal entre a vacina e transtornos autistas, apesar de parte da população ainda usar este argumento para não seguir o calendário de vacinação proposto pelo Programa Nacional de Imunizações (PNI) (acesse a posição da OMS sobre o trabalho de 1998).
A melhor maneira de obter imunidade coletiva sem perda de vidas é com uma vacina que seja altamente eficaz e administrada para a grande maioria dos indivíduos, de modo que todas as regiões tenham pelo menos 60%-70% da população imunizada. Embora tenhamos várias vacinas candidatas em testes clínicos em estágio final, sabemos que as vacinas são difíceis de se produzir, mas são a nossa melhor chance de proteger a população.
Thais Boccia
Bióloga, mestre e doutora em imunologia pelo Instituto de Ciências Biomédicas da Universidade de São Paulo
Para saber mais:
Metcalf CJE, et al. Understanding herd immunity. Trends in Immunology. 2015; doi:10.1016/j.it.2015.10.004.
Fox JP. Herd immunity and measles. Rev Infect Dis. 1983;5(3):463-466. doi:10.1093/clinids/5.3.463
https://www.historyofvaccines.org/content/herd-immunity-0
https://www.cdc.gov/globalhealth/measles/globalmeaslesoutbreaks.htm
https://vaccine-safety-training.org/mmr-vaccine-increases.html
Guerra FM, Bolotin S, Lim G, et al. The basic reproduction number (R0) of measles: a systematic review. The Lancet. Infectious Diseases. 2017 Dec;17(12):e420-e428. DOI: 10.1016/s1473-3099(17)30307-9.
Bartsch SM, O’Shea KJ, Ferguson MC, et al. Vaccine Efficacy Needed for a COVID-19 Coronavirus Vaccine to Prevent or Stop an Epidemic as the Sole Intervention [published online ahead of print, 2020 Jul 15]. Am J Prev Med. 2020;S0749-3797(20)30284-1. doi:10.1016/j.amepre.2020.06.011
García LF. Immune Response, Inflammation, and the Clinical Spectrum of COVID-19. Front Immunol. 2020;11:1441. Published 2020 Jun 16. doi:10.3389/fimmu.2020.01441
Long QX, Tang XJ, Shi QL, et al. Clinical and immunological assessment of asymptomatic SARS-CoV-2 infections. Nat Med. 2020;26(8):1200-1204. doi:10.1038/s41591-020-0965-6
Kwok KO, et al. Herd immunity — Estimating the level required to halt the COVID-19 epidemics in affected countries. Journal of Infection. 2020; doi:10.1016/j.jinf.2020.03.027.

